MODELO MATEMATICO PARA LA CLASIFICACION DE LA CITOLOGIA CERVICO-VAGINAL
Dr. César T. VELA-VELASQUEZ
1996
El punto ideal del diagnóstico citológico es que sea idéntico al diagnóstico histológico, es decir que con la citología o histología se llegue a un mismo diagnóstico, pero para el diagnóstico citológico sólo se cuenta con la morfología celular, no así con informaciones tan importantes como: el comportamiento de la célula con relación a su mismo tejido, su comportamiento con otras estructuras histológicas vecinas.
Por lo arriba señalado observamos en la práctica diaria que el diagnóstico citológico tiene una "área de indeterminación " con relación al diagnóstico histológico, es por eso que creemos que para el diagnóstico citológico se tiene que aceptar "áreas de indeterminación celular".
La citología cérvico vaginal tiene como principal objetivo la detección de células neoplásicas, siendo importante la especificación de displasia o carcinoma, puesto que la primera refleja cambios cromosómicos reversibles o potencialmente reversibles, en cambio en las células cancerosas los cambios cromosómicos son irreversibles y concomitantemente adquieren propiedades de infiltración y destrucción celular.
En el trabajo rutinario con frecuencia tenemos la duda de que los cambios celulares que observamos es debido a procesos reactivos o si se tratan de displasia o cáncer, por ello, creemos que en estas 3 categorías se sitúa la problemática de identificación de las alteraciones celulares en la citología cérvico-vaginal. Es importante por ello esquematizar el universo de los diagnósticos citológicos utilizando un diagrama matemático de la Teoría de Conjuntos del siguiente modo:
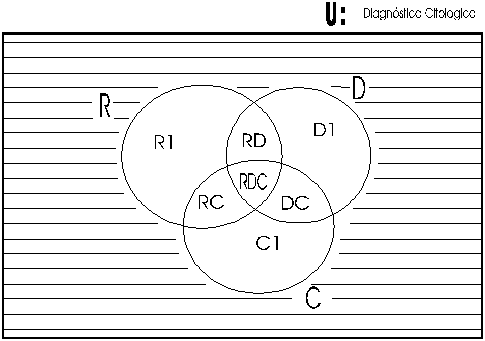
Donde:
| U: |
Representa el universo de todos los diagnósticos citológicos. |
| El Conjunto R: |
Todo el conjunto de células cuyas características corresponden a reactividad celular |
| El Conjunto D: |
Todo el conjunto de células cuyas características corresponden a displasia celular. |
| El Conjunto C: |
Todo el conjunto de células cuyas características corresponden a carcinoma. |
| El Area R1: |
Células cuyas características indudablemente son reactivas. |
| El Area D1: |
Células cuyas características indudablemente son de displasia celular. |
| El Area C1: |
Células cuyas características indudablemente son de células cancerosas. |
Las áreas de intersección representan "áreas de indeterminación celular", es decir, que pueden corresponder a cualquiera de los conjuntos implicados, así tenemos:
| El Area RD: |
Células que tienen ciertas características de reactivas o displásicas |
| El Area DC: |
Células con ciertas características de displasia o cáncer; |
| El Area RC: |
Células con ciertas características de reactivas o cáncer |
| El Area RDC: |
Células con ciertas características de reactivas o displasia o cáncer. |
Finalmente, el área sombreada representa el resto de los diagnósticos citológicos.
El tamaño de las "áreas de indeterminación celular" morfológica varía de acuerdo a la población, es decir, en algunas será pequeño y en otras grandes, pero lo importante es concebir éstas áreas porque creemos que siempre existirán, ya que si en el futuro cercano muchas de éstas células se podrán clasificar en la categoría a la que pertenecen con métodos genéticos, entonces quizá la indeterminación radique en cambios moleculares más finos, es decir, queremos remarcar que habrá siempre áreas de indeterminación celular hasta que en algún momento en el futuro, la evolución de la citología será tal que éstas "áreas de indeterminación celular" serán igual a cero.
En el reporte citológico, debemos llegar al punto ideal de equilibrio entre nuestro diagnóstico citológico y el mensaje que debe llegar adecuadamente al paciente, es decir, hacerlo de tal modo que no hagamos daño físico ni psicológico a la paciente, especialmente cuando nos referimos a éstas "áreas de indeterminación celular", por lo tanto, debemos transferir nuestro mensaje de tal forma que la paciente no descuide su seguimiento médico ni tampoco la intranquilizemos innecesariamente (por ejemplo como se verá mas adelante, al área RD sugerimos denominarla "célula escamosa o glandular indeterminada con discariosis", puesto que toda célula displásica tiene discariosis, pero no toda discariosis es displasia; así también sucede con las áreas RC y RDC donde sólo empleamos la palabra de "neoplasia" y no "neoplasia maligna", puesto que cabe la posibilidad de que sólo sea un cambio reactivo).
Por lo anterior consideramos apropiado la siguiente terminología a las "áreas de indeterminación celular":
| El Area RD: |
Célula (escamosa o glandular) indeterminada con Discariosis. |
| El Area RC: |
Célula (escamosa o glandular) indeterminada de Bajo Grado de Sospecha de Neoplasia. |
| El Area RDC: |
Célula (escamosa o glandular) indeterminada de Alto Grado de Sospecha de Neoplasia. |
| El Area DC: |
Célula (escamosa o glandular) neoplásica indeterminada. |
En relación a la displasia, creemos importante recordar que el epitelio exocervical es el producto de la maduración de las células basales, y probablemente el agente injuriante que puede producir displasia está presente ya desde la capa basal, pero la manifestación morfológica es en las otras capas (a medida que la célula escamosa se hace mas superficial, va perdiendo mecanismos fisiológicos nucleares, es decir, cuanto más superficial es la célula es más lábil para la acción de agentes extraños que puedan provocar desequilibrios cromosómicos), es decir, si encontramos una célula superficial con discariosis de displasia hablamos de displasia leve, si es en una célula intermedia entonces es displasia moderada y finalmente si la discariosis de displasia está además en células parabasales, hablamos de displasia severa.
Mucho se ha escrito sobre el virus del papiloma humano (VPH), la revisión hecha por Richart et al. (1) es muy interesante y completa; creemos que si bién es cierto de que el gen del VPH ya está actuando molecularmente en el núcleo de la célula huésped, mientras no haya la evidencia de discariosis no se debe de hablar de displasia, puesto que mientras no haya la manifestación morfológica de alteración nuclear quiere decir que los mecanismos de protección genética y el accionar del virus está en un punto de equilibrio que hace que la célula se mantenga fisiologicamente normal, pero que requiere seguimiento estricto de la paciente. El mismo razonamiento anterior se puede aplicar en el futuro para cualquier elemento "X" (dada por la investigación citológica) que pueda llevar a la displasia o cáncer, es decir, si no hay la evidencia morfológica de discariosis no se debe hablar de displasia.
Creemos muy importante el aporte del Sistema de Bethesda (2) en lo referente al criterio de adecuacidad de la muestra y el uso de recomendaciones apropiadas en el reporte citológico; además creemos que el reporte citológico debe guardar un formato científico, es decir, dar la mayor información posible con un mínimo de palabras.
Por todo lo anterior, sugerimos que la clasificación de la citología cérvico-vaginal sea del siguiente modo:
1- CITOLOGIA NEGATIVA A CELULAS NEOPLASICAS
1.1- Sin alteraciones citológicas significativas
1.2- Con patología inflamatoria
1.2.1- Cérvico-vaginitis bacteriana (3)
1.2.2- Cérvico-vaginitis tricomoniásica
1.2.3- Cérvico-vaginitis moniliásica
1.2.4- Cervicitis clamidiásica (4)
1.2.5- Infecciones virales (no incluída el VPH ni el Herpes genital)
1.2.6- Otros agentes inflamatorios
1.3- Con cambios epiteliales reactivos (metaplasia epidermoide, células de reparación, disqueratosis, etc.; por lo general asociado a patología inflamatoria).
1.4- Citología con presencia de agentes de riesgo (Virus del Papiloma Humano, Herpes genital, otros agentes dadas en el futuro por la investigación citológica) .
1.5- Evaluación hormonal (la misma del Sistema de Bethesda )
2- CITOLOGIA CON CAMBIOS EPITELIALES INDETERMINADOS:
2.1- Célula (escamosa o glandular) indeterminada con discariosis.
2.2- Célula (escamosa o glandular) de bajo grado de sospecha de neoplasia.
2.3- Célula (escamosa o glandular) de alto grado de sospecha de neoplasia (por ejemplo célula de "parakeratosis atípica" [5]).
2.4- Célula (escamosa o glandular) neoplásica indeterminada.
3- CITOLOGIA NEOPLASICA:
3.1- Célula con displasia celular:
3.1.1- Displasia leve de células escamosas
3.1.2- Displasia moderada de células escamosas
3.1.3- Displasia severa de células escamosas
3.1.4- Displasia de células glandulares
3.2- Células de neoplasia maligna:
3.2.1- Carcinoma de células escamosas: Opcional diferenciarlos en:
3.2.1.1-Carcinoma in situ
3.2.1.2-Carcinoma microinfiltrante
3.2.1.3-Carcinoma infiltrante
3.2.2- Adenocarcinoma
3.2.2.1-Adenocarcinoma de endocervix
3.2.2.2-Adenocarcinoma de endometrio
3.2.3- Otras neoplasias malignas
Bibliografía
1.-Richart RM, Masood S, Syrjänen KJ, Vassilakos P, Kaufman RH, Meisels A, Olszewski WT, Sakamoto A, Stoler MH, Vooijs P, Wilbur DC: Human Papillomavirus. IAC Task Force Summary.
Acta Cytol 1998; 42: 50-58
2.-The Bethesda System for Reporting Cervical/Vaginal Cytologic Diagnoses.
Acta Cytol 1993; 37: 115-124
3.-Vela CT, Mendoza N: Diagnóstico citológico y gram de la vaginosis bacteriana.
Rev Med IPSS 1995; 4: 53-58
4.-Vela CT: Cytologic Diagnosis of Chlamydia in Cervicovaginal Secretions. Use of a Papanicolaou Stain Modification with Buffered Wright Solution.
Acta Cytol 1998; 42: 954-958
5.-Vela CT: "Atypical Parakeratosis" Cells in Cervical Carcinoma Cytology.
Acta Cytol 1997; 41: 614-616
|